Neurodermitis behandeln I Therapieoptionen & richtige Hautpflege
Die Neurodermitis (atopische Dermatitis, atopisches Ekzem) ist eine chronisch-entzündliche Hauterkrankung, die auch in schubfreien Phasen behandelt werden muss. Die Neurodermitis Behandlung basiert auf drei wesentlichen Säulen: Basistherapie, medizinische Therapie und Vermeidung von Triggerfaktoren.
Die Behandlung folgt einem stufenweisen Ansatz: Die konkreten Maßnahmen richten sich nach der Schwere der Erkrankung und dem Hautbild in der jeweiligen Erkrankungsphase. Ziel der Behandlung bei Neurodermitis ist die Verbesserung der Hautbarriere, die Reduktion von Entzündungen sowie die Linderung von Juckreiz und weiterer Symptome.
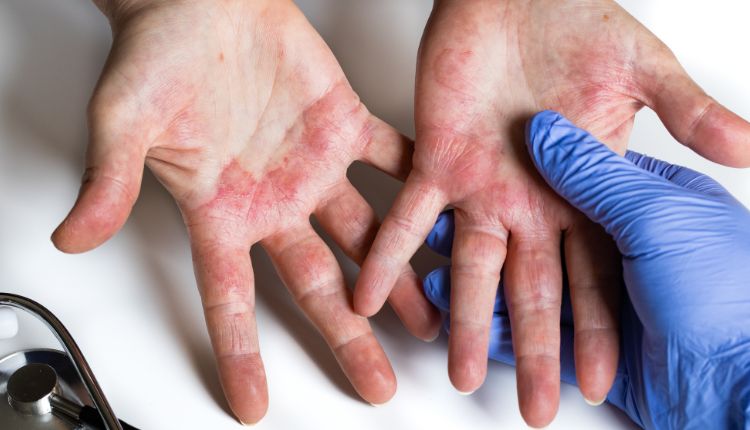
Warum ist die richtige Behandlung von Neurodermitis so wichtig?
In Deutschland sind je nach Bevölkerungsgruppe zwischen 8% und 16% der Kinder und 1% bis 2% der Erwachsenen von Neurodermitis betroffen. Die Mehrheit der Betroffenen weist eine leichte Verlaufsform der Hauterkrankung auf. Je nach Ausdehnung und Lokalisation der Beschwerden kann es aber auch zu einer schwerwiegenden Hauterkrankung und zu einer deutlichen und langfristigen Verminderung der Lebensqualität kommen.
Die atopische Dermatitis und die damit verbundenen Symptome – allen voran der oft quälende Juckreiz – kann Schlafstörungen, eine Beeinträchtigung der Schul- oder Arbeitsleistung, Schwierigkeiten im sozialen Umfeld und sogar Depressionen nach sich ziehen. Zudem kann es zu Komplikationen wie Infektionen der Haut mit Bakterien (v.a. Staphylococcus aureus), Viren oder Pilzen kommen.

Neurodermitis Behandlung: Stufenplan
Die S3-Leitlinie Atopische Dermatitis empfiehlt ein stufenweises Vorgehen, das je nach Schweregrad und Stadium an die Erkrankung angepasst wird. Gerade bei komplizierteren Verläufen werden die Ausdehnung der Symptomatik, der Schweregrad der Neurodermitis und die Auswirkungen der Symptome auf die Lebensqualität von Betroffenen und Angehörigen zur besseren Vergleichbarkeit des Verlaufs mithilfe von objektiven Bewertungssystemen bestimmt:
- SCORAD (Scoring Atopic Dermatitis)
- EASI (Eczema Area and Severity Index)
- DLQI (Dermatology life Quality Index)
Im Rahmen der Stufentherapie wird eine Neurodermitis immer mit topischen Produkten (äußerliche Anwendungen auf der Haut) sowie im Bedarfsfall mit Systemtherapien (innerliche Anwendung in Form von Tabletten oder Spritzen bzw. Infusionen) behandelt. Die topische Basistherapie – also die stadiengerechte Hautpflege – bildet die Grundlage der Behandlung und sollte in allen Phasen der Hauterkrankung fortgeführt werden.
Neurodermitis Basistherapie: Stadiengerechte Hautpflege
Die Basistherapie bei Neurodermitis stellt einen wichtigen Baustein im Management dieser chronisch-entzündlichen Hauterkrankung dar. Ziel ist es, die Hautbarriere zu stabilisieren, den Feuchtigkeitsgehalt zu erhöhen und Juckreiz zu lindern. Die stadiengerechte Hautpflege berücksichtigt die unterschiedlichen Hautzustände, die im Verlauf der Erkrankung auftreten können. Durch die Anwendung einer kontinuierlichen Basispflege kann das Auftreten von Schüben reduziert, ihr Verlauf abgemildert und der Einsatz von Medikamenten wie Kortison reduziert werden.
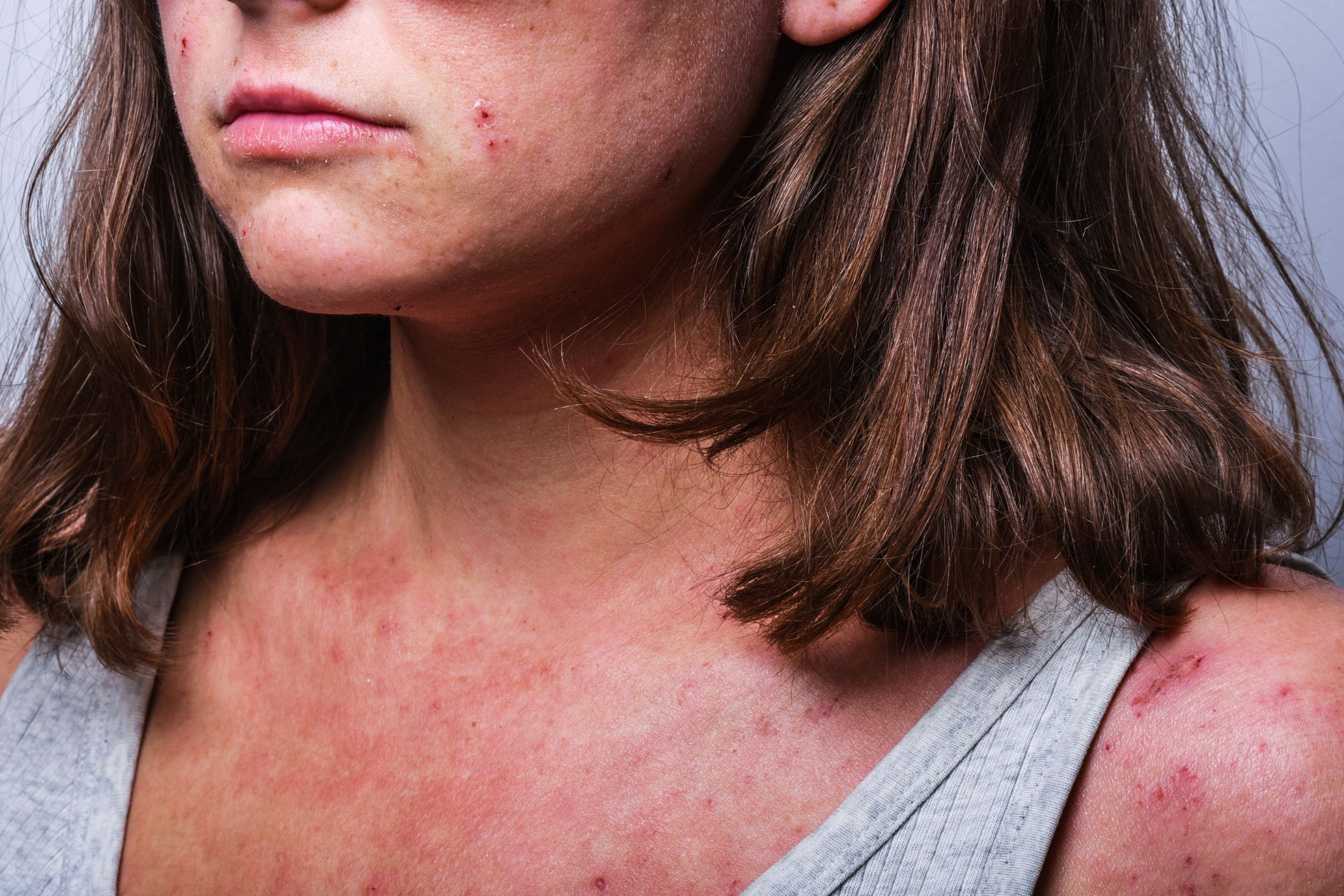
Akutes Stadium (Schubphase)
In der akuten Phase ist die Haut entzündet, gerötet, nässend und oftmals von Krusten und Bläschen bedeckt. In diesem Stadium steht die Beruhigung und Kühlung der Haut im Vordergrund. Eine kühlende Wirkung, zum Beispiel durch einen kühlenden, feuchten Verband, kann gegen den Juckreiz Linderung verschaffen. Für die Hautpflege eignen sich leichte, wasserhaltige Cremes und Gele wie die SIRIDERMA HYDRO Intensivcreme und das SIRIDERMA Anti-Juckreiz GEL, um die gereizte Haut zu kühlen und zu beruhigen. Die lindernde und regenerierende SIRIDERMA AKUT Intensivmaske kann ergänzend als Maske über Nacht angewendet werden. Bei starkem Juckreiz kommen in Absprache mit dem Dermatologen zusätzlich kortisonhaltige oder immunmodulierende Cremes zum Einsatz.
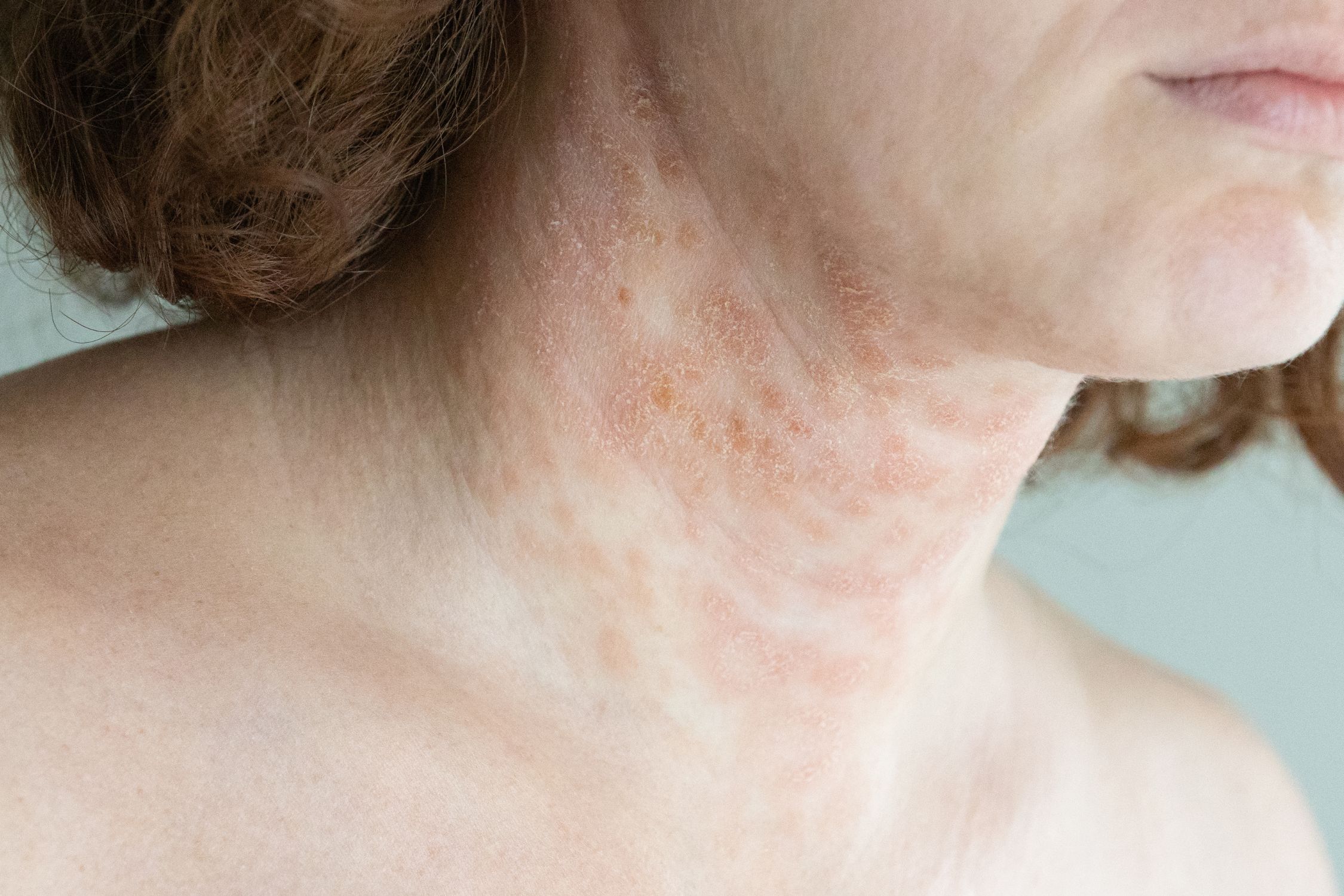
Subakutes Stadium
In diesem Stadium klingen die akuten Entzündungen langsam ab. Die Haut ist häufig noch trocken, schuppig und gerötet. Hier ist eine rückfettende Pflege entscheidend, um die Hautbarriere zu unterstützen. Reichhaltige Cremes und Salben, die wie die SIRIDERMA LIPID Intensivcreme Glycerin und Nachtkerzenöl enthalten, helfen, die Feuchtigkeit in der Haut zu bewahren. Auch leichtere Pflegecremes wie die HYDRO Intensivcreme mit feuchtigkeitsspendenden und beruhigenden Inhaltsstoffen können genutzt werden. Hier gilt es, individuell herauszufinden, welches Zusammenspiel aus Feuchtigkeit und Lipiden gerade optimal zum Hautzustand passt. Auch die SIRIDERMA AKUT Intensivmaske kann weiterhin ergänzend angewendet werden.
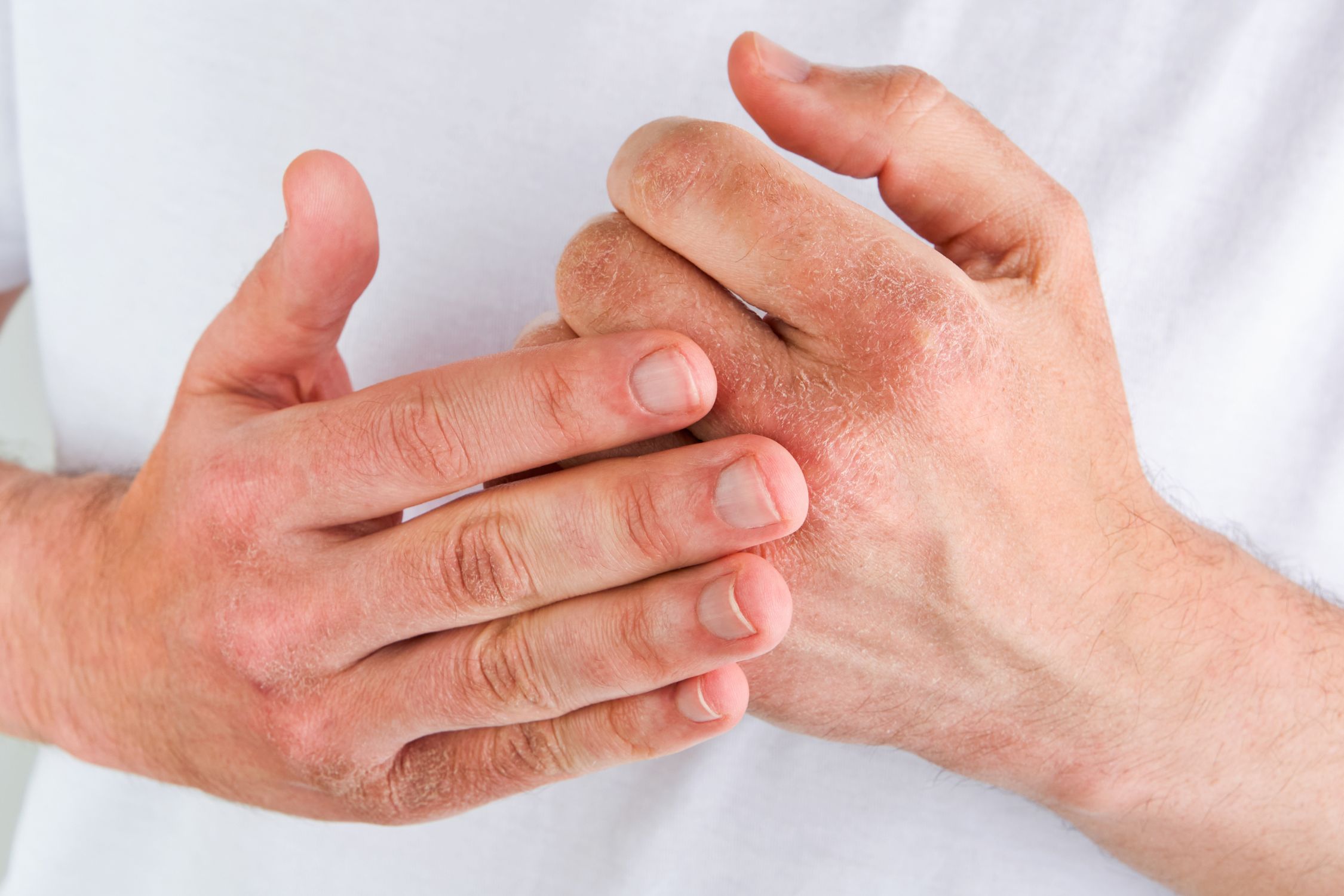
Chronisches Stadium (Erschöpfungsphase)
Im chronischen Stadium ist die Haut extrem trocken, verdickt (Lichenifikation) und häufig rissig. Hier stehen stark rückfettende und sogar leicht okklusive Salben im Vordergrund, die die geschädigte Hautbarriere regenerieren. Hier ist die SIRIDERMA LIPID Intensivcreme mit ihrem hohen Lipidanteil und den Gamma-Linolensäuren aus wertvollem Nachtkerzenöl besonders geeignet. Bei starkem Juckreiz kann auch weiterhin die ergänzende Behandlung der betroffenen Hautstellen mit der AKUT Intensivmaske als spezielle Nachtpflege sinnvoll sein.
SIRIDERMA MED: Basistherapie für akut betroffene Hautstellen

Intervalltherapie und Prophylaxe
Auch in beschwerdefreien Phasen sollte die Hautpflege nicht vernachlässigt werden. Regelmäßiges Eincremen, mindestens zweimal am Tag, mit feuchtigkeitsspendenden und barriereaufbauenden Produkten auch im schubfreien Intervall der Neurodermitis schützt die Haut und kann neuen Schüben vorbeugen.
Empfehlenswert sind Produkte ohne Duft- und Konservierungsstoffe, um Reizungen zu vermeiden, sowie mit Feuchthaltefaktoren wie Glycerin.
SIRIDERMA Produkte für die Hautpflege in der schubfreien Phase
Vermeidung von Triggerfaktoren bei Neurodermitis
Ein zentraler Bestandteil der Behandlung bei Neurodermitis ist die Vermeidung von Triggerfaktoren (Karenz). Die stadiengerechte Hautpflege bei Neurodermitis und die Vermeidung von Triggerfaktoren bilden zusammen eine ganzheitliche Behandlungsstrategie. Nur durch die Kombination aus gezielter Pflege und Trigger-Karenz lässt sich eine langfristige Verbesserung der Hautgesundheit erreichen. Diese Faktoren können individuell unterschiedlich sein und Schübe auslösen oder verstärken.
Häufige Trigger sind:
Symptomtagebuch bei Neurodermitis
Die Identifikation und Vermeidung individueller Trigger sind entscheidend, um die Häufigkeit und Intensität der Schübe zu reduzieren. Dies erfordert ein genaues Beobachten der eigenen Auslöser sowie eine Anpassung der Lebensgewohnheiten. Hilfreich ist die Führung eines Symptomtagebuchs, um Zusammenhänge zwischen Triggern und Hautreaktionen zu erkennen. Tipps zur Nutzung des Symptomtagebuchs:
Ein Symptomtagebuch ist ein wertvolles Hilfsmittel, um individuelle Triggerfaktoren und deren Auswirkungen auf die Haut bei Neurodermitis zu erkennen. Es hilft dabei, Zusammenhänge zwischen Lebensstil, Umwelteinflüssen und Hautzustand zu dokumentieren und auszuwerten. Wichtige Inhalte eines Symptomtagebuchs:
- Datum und Uhrzeit: Für eine genaue Nachverfolgung.
- Hautzustand: Beschreibung der betroffenen Hautstellen (Rötung, Juckreiz, Nässen, Schuppung).
- Auslösende Faktoren: Was könnte den Schub ausgelöst haben? (z. B. Stress, Ernährung, Kontakt mit Allergenen).
- Medikamente/Pflegeprodukte: Welche Cremes oder Medikamente wurden angewendet?
- Ernährung: Notiere alle verzehrten Lebensmittel, insbesondere neue oder ungewohnte Speisen.
- Umweltfaktoren: Temperatur, Luftfeuchtigkeit, Aufenthaltsort (drinnen/draußen).
- Stresslevel: Subjektive Einschätzung (z. B. niedrig/mittel/hoch).
- Beobachtungen: Verbesserungen oder Verschlechterungen im Tagesverlauf.
Eltern- und Patientenschulung bei Neurodermitis
Auch eine fundierte Eltern- und Patientenschulung ist ein essenzieller Bestandteil der Neurodermitistherapie. Besonders bei Kindern spielt die Schulung der Eltern eine zentrale Rolle, da diese maßgeblich an der täglichen Hautpflege und der Triggervermeidung beteiligt sind. Viele Betroffene und deren Familien sind mit der richtigen Pflege, der Anwendung von Medikamenten und der Vermeidung von Triggerfaktoren überfordert. Die Schulungen bieten praxisnahes Wissen und unterstützen die Betroffenen dabei, ihre Erkrankung aktiv zu managen.

Ziele der Schulung
- Verständnis der Erkrankung: Vermittlung grundlegender Kenntnisse über Neurodermitis, Ursachen und Krankheitsverlauf.
- Selbstmanagement: Förderung der Selbstständigkeit im Umgang mit der Erkrankung.
- Kompetente Hautpflege: Erlernen der richtigen Pflege je nach Hautzustand und Krankheitsstadium.
- Umgang mit Triggerfaktoren: Identifikation und Vermeidung individueller Auslöser.
- Stressbewältigung: Strategien zur Reduktion von Stress, da er häufig ein Schubfaktor ist.
- Krisenbewältigung: Handlungsstrategien für akute Schübe.
Wo findet man Schulungsangebote?
- Kliniken und Hautarztpraxen: Viele dermatologische Abteilungen bieten spezielle Schulungen an.
- Selbsthilfegruppen und Patientenorganisationen: Organisationen wie der Deutsche Neurodermitis Bund e.V. informieren über Schulungsangebote.
- Reha- und Therapiezentren: Besonders bei stationären Aufenthalten werden Schulungen integriert.
- Gesundheitsämter und Volkshochschulen: Lokale Angebote zur Gesundheitsbildung.
- Online-Plattformen: Digitale Kurse und Webinare bieten flexible Möglichkeiten zur Weiterbildung.
Topische Therapie: Kortison & Calcineurin-Inhibitoren
Bei Neurodermitis kommen häufig topische Therapien zum Einsatz, um im akuten Schub entzündliche Hautveränderungen zu behandeln und den Juckreiz zu lindern. Hier werden entweder Kortisonpräparate (Glukokortikoide) oder Calcineurin-Inhibitoren eingesetzt.
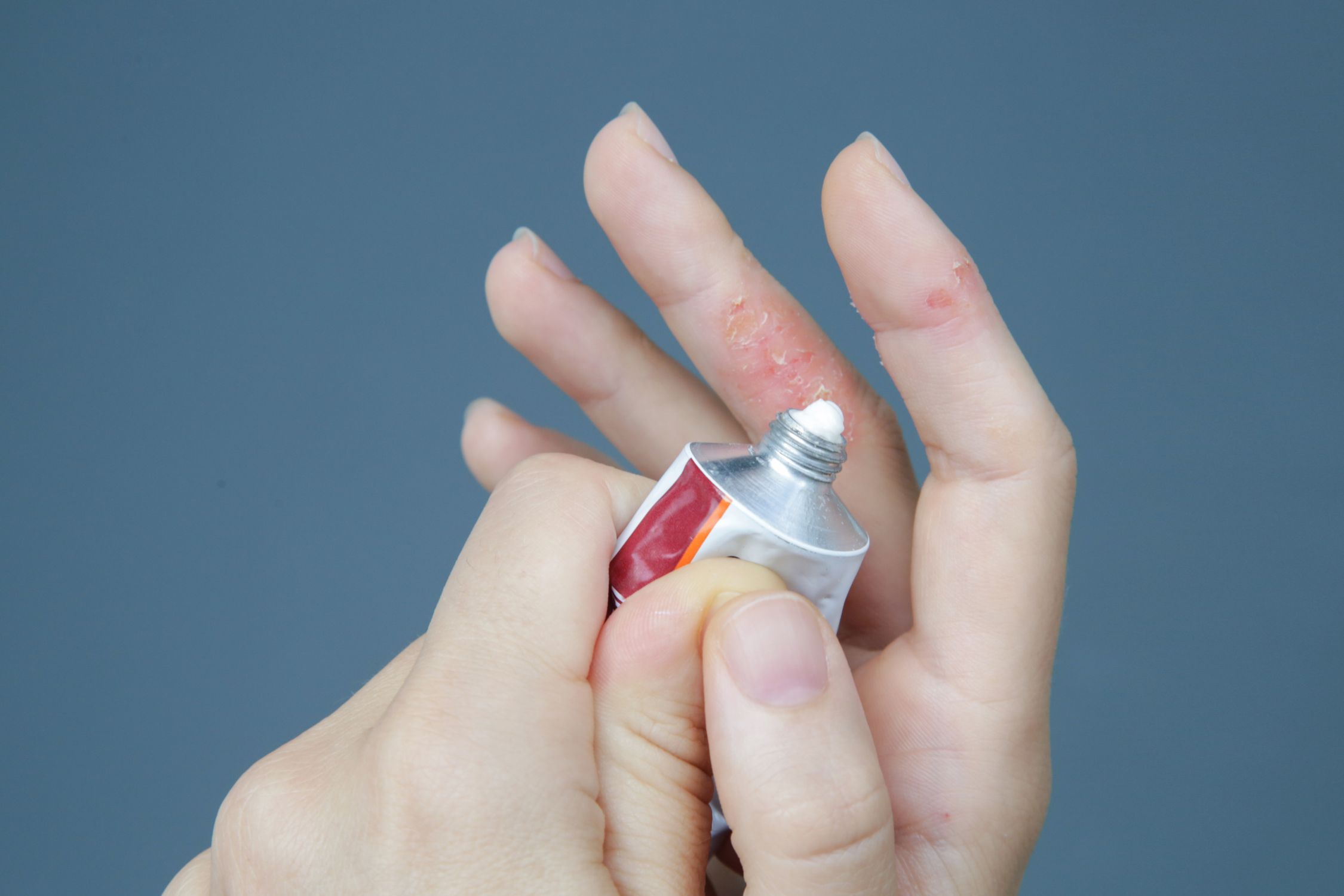
Kortisonhaltige Cremes und Salben
- Wirkweise: Kortisonpräparate wirken entzündungshemmend, juckreizstillend und antiallergisch. Sie reduzieren die überaktive Immunantwort in der Haut.
- Anwendung: Bei starken Entzündungen. Die Anwendung sollte zeitlich begrenzt und unter ärztlicher Aufsicht erfolgen.
- Nebenwirkungen: Bei langfristiger Anwendung können Hautverdünnung (Atrophie), Teleangiektasien und eine erhöhte Infektionsneigung auftreten.
- Absetzschema: Oft erfolgt ein Ausschleichen der Therapie, um Rebound-Effekte zu vermeiden.
Calcineurin-Inhibitoren (Tacrolimus, Pimecrolimus)
- Wirkweise: Hemmen gezielt die Aktivität von T-Zellen und reduzieren so die Entzündungsreaktion, ohne die Haut zu verdünnen.
- Anwendung: Bei empfindlichen Hautarealen (z. B. Gesicht, Hals, Intimbereich) und bei längerer Anwendung geeignet.
- Nebenwirkungen: Vorübergehendes Brennen oder Jucken nach dem Auftragen, selten Hautinfektionen.
Systemtherapie bei Neurodermitis
Die Systemtherapie wird eingesetzt, um Neurodermitis bei mittelschweren bis schweren Fällen zu behandeln, wenn lokale Behandlungen (topische Therapien) nicht ausreichen. Sie wirkt systemisch im gesamten Körper und hilft, Entzündungen und Juckreiz zu reduzieren. Die Medikamente werden je nach Wirkstoff entweder als Tabletten oder per Spritzen oder Infusionen verabreicht. Die Auswahl der Therapie erfolgt individuell, basierend auf Krankheitsverlauf, Nebenwirkungsprofil und Patientenpräferenz. Regelmäßige ärztliche Kontrollen sind notwendig, um Nebenwirkungen frühzeitig zu erkennen.
Die Systemtherapie kann auch bei Kindern zum Einsatz kommen, jedoch deutlich seltener als bei Erwachsenen. Aufgrund möglicher Nebenwirkungen und fehlender Langzeitdaten wird die Anwendung bei Kindern sorgfältig abgewogen und überwacht. Vor allem Biologika wie Dupilumab sind mittlerweile auch für Jugendliche und teilweise für Kinder zugelassen. JAK-Inhibitoren und klassische Immunsuppressiva werden in der Regel nur bei schweren, therapieresistenten Fällen eingesetzt.

Immunmodulatoren (Cyclosporin): Hemmt die Aktivierung von T-Zellen und reduziert dadurch Entzündungen. Wurde in der Vergangenheit bei schweren Schüben häufig eingesetzt. Die Relevanz hat mit der Einführung von Biologika und JAK-Inhibitoren stark abgenommen.
Biologika:
- Dupilumab: Ein monoklonaler Antikörper, der gezielt entzündliche Signalwege durch Bindung an den Interleukin-4-Rezeptor blockiert.
- Tralokinumab: Blockiert gezielt das Interleukin-13 (IL-13), das an entzündlichen Prozessen beteiligt ist.
JAK-Inhibitoren (Abrocitinib, Baricitinib, Upadacitinib): Hemmen bestimmte Enzyme (Januskinasen) und reduzieren die Produktion von entzündungsfördernden Botenstoffen.
Lichttherapie bei Neurodermitis
Die Lichttherapie ist eine weitere Behandlungsoption bei atopischer Dermatitis, deren Bedeutung wegen der Entwicklung der neueren Systemtherapien jedoch deutlich abgenommen hat. Ein Einsatz kann bei Erwachsenen weiterhin erwogen werden. Die verbreitetste Methode ist die Schmalspektrum-UVB- Therapie (UVB-311 nm), die entzündungshemmend wirkt und die Abheilung von Ekzemen unterstützt. Eine solche Lichttherapie wird häufig als Ergänzung zu anderen Therapieformen, wie Cremes oder systemischen Medikamenten, eingesetzt.
Andere Formen, wie eine PUVA-Therapie (UVA-Strahlen in Kombination mit dem photosensibilisierenden Wirkstoff Psoralen) kann in bestimmten Situationen ebenfalls zum Einsatz kommen. Diese Form der Lichttherapie wird aber häufiger bei anderen Hautkrankheiten wie Psoriasis eingesetzt.
Die Behandlung erfolgt meist ambulant unter ärztlicher Aufsicht und wird in Intervallen über mehrere Wochen durchgeführt.
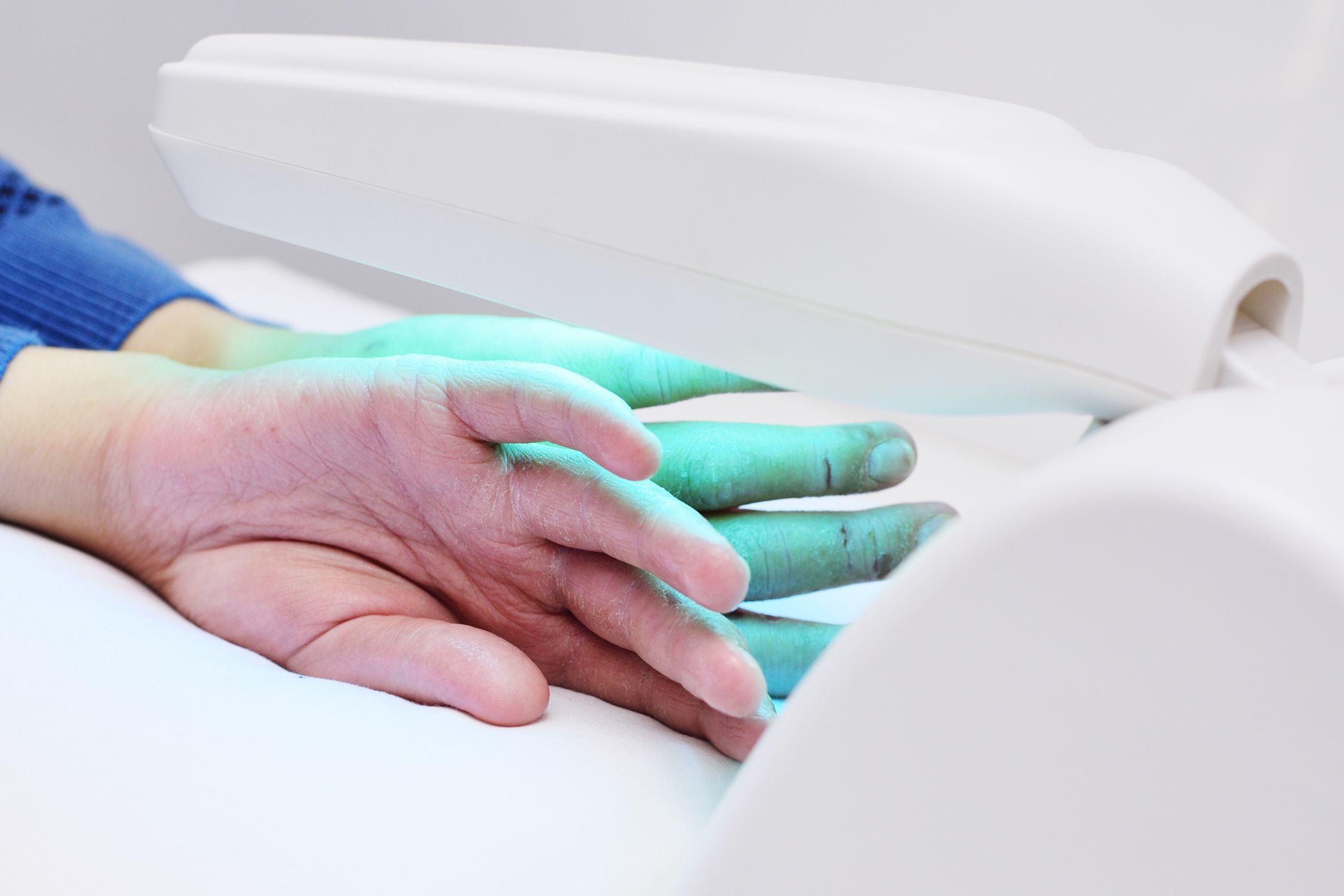
Lichttherapie und Sonneneinstrahlung: Wo liegt der Unterschied?
Während natürliches UV-Licht in zu großen Mengen reizend wirkt, nutzt die Lichttherapie kontrollierte, therapeutisch dosierte Strahlungsmengen und bestimmte Wellenlängen, um die entzündungshemmende Wirkung gezielt zu fördern.
- UVB-Schmalspektrum (311 nm): Die verwendete Wellenlänge von 311 nm ist besonders entzündungshemmend und regt die Bildung antientzündlicher Zytokine an. Sie hemmt die überaktive Immunantwort, die bei Neurodermitis typisch ist.
- Kontrollierte Dosis: Die Behandlung erfolgt in kurzen, wiederholten Sitzungen, die die Haut langsam an die Strahlung gewöhnen. Dadurch wird die entzündungshemmende Wirkung genutzt, ohne die Haut zu reizen.
- Gezielte Anwendung: Im Gegensatz zu natürlichem Licht erfolgt die Bestrahlung gezielt an den betroffenen Hautstellen, ohne die umliegende gesunde Haut zu belasten.
Neurodermitis Behandlung: Tipps & ergänzende Maßnahmen
Neben medizinischen Therapien spielen ergänzende Maßnahmen und Alltagstipps eine entscheidende Rolle, um die Symptome zu lindern und Schüben vorzubeugen.
FAQ – Häufige Fragen zur Behandlung bei Neurodermitis
Bei schweren Fällen von Neurodermitis, bei denen die Symptome nicht ausreichend mit topischen Cremes und Feuchtigkeitspflege kontrolliert werden können, kommen verschiedene Medikamente zum Einsatz. Diese sollen helfen, Entzündungen zu reduzieren, den Juckreiz zu lindern und das Immunsystem zu regulieren. Die wichtigsten Optionen sind:
1. Systemische Kortikosteroide: Bei besonders schweren und akuten Schüben können orale oder injizierbare Kortisonpräparate verschrieben werden, um die Entzündungen schnell zu bekämpfen. Diese Medikamente sollten jedoch nur für kurze Zeiträume verwendet werden.
2. Immunsuppressiva: In einigen Fällen, wenn andere Behandlungen nicht ausreichen, kommen Medikamente zum Einsatz, die das Immunsystem gezielt dämpfen. Dazu gehört in erster Linie nur noch Cyclosporin A: Ein stark immunsuppressives Medikament, das die Aktivität des Immunsystems dämpft und Entzündungen verringert. Immunsuppressive haben wegen ihrer Nebenwirkungen und neueren Therapieoptionen an Relevanz in der Therapie verloren.
3. Biologika: Biologische Medikamente sind eine neuere Therapieoption und werden zunehmend bei moderaten bis schweren Fällen von Neurodermitis eingesetzt. Sie wirken gezielt auf bestimmte Teile des Immunsystems und helfen, Entzündungen zu kontrollieren. Biologika wie Dupilumab (ein monoklonaler Antikörper) haben sich in klinischen Studien als sehr wirksam erwiesen. Diese Medikamente können helfen, die Symptome langfristig zu lindern.
4. Antihistaminika: Antihistaminika werden manchmal verwendet, um den Juckreiz zu lindern, besonders wenn dieser sehr stark ausgeprägt ist. Sie wirken durch Blockierung von Histamin, einem Stoff, der bei allergischen Reaktionen freigesetzt wird und Juckreiz verursacht. Für einen wirksamen Effekt bei Neurodermitis sind jedoch sedierende Antihistaminika notwendig, weshalb sie lediglich als kurzfristige zusätzliche Unterstützung in der Behandlung eingesetzt werden sollen.
5. JAK-Inhibitoren: Diese ebenfalls neuere Therapieform blockiert die zellulären Signalwege der Januskinasen (JAK) und reduziert so Entzündungsprozesse im Körper. JAK-Inhibitoren wirken vergleichsweise schnell und können bei moderater bis schwerer Neurodermitis eingesetzt werden. Da sie zu mehr Nebenwirkungen als Biologika neigen, sollten sie stärker ärztlich überwacht werden. Da manche JAK-Inhibitoren gleichzeitig auch für andere entzündliche Erkrankungen zugelassen sind, eignet sich ein Einsatz vor allem bei Betroffenen, die neben Neurodermitis unter einer ebenfalls mit diesen Wirkstoffen zu therapierenden Erkrankung leiden.
Eine Lichttherapie (Ultraviolettstrahlung) kann bei der Behandlung von Neurodermitis hilfreich sein, besonders bei mittelschweren bis schweren Fällen, die auf herkömmliche topische Behandlungen nicht ausreichend ansprechen. Die Bedeutung hat durch die Entwicklung von Biologika und JAK-Inhibitoren jedoch abgenommen.
Ja, es gibt verschiedene alternative Therapien, die ergänzend zur Basistherapie zur Behandlung von Neurodermitis eingesetzt werden können und die von manchen Betroffenen als unterstützend oder hilfreich empfunden werden. Es ist wichtig zu betonen, dass diese alternativen Methoden die Basistherapie nicht ersetzen und sie nicht den gleichen Grad an wissenschaftlicher Evidenz haben wie die klassischen, ergänzenden Therapieoptionen. Hier sind einige häufig genutzte alternative Ansätze:
- Probiotische Behandlung: Einige Studien deuten darauf hin, dass probiotische Präparate, die gesunde Darmbakterien fördern, dabei helfen könnten, das Immunsystem zu regulieren und Entzündungen zu lindern. Probiotika könnten besonders dann nützlich sein, wenn eine gestörte Darmflora mit der Entstehung oder Verschlimmerung von Neurodermitis in Verbindung gebracht wird.
- Homöopathie: Homöopathische Mittel werden von einigen Patienten als ergänzende Therapie eingesetzt, um die Symptome von Neurodermitis zu lindern. Dabei werden stark verdünnte Substanzen verwendet, die die Selbstheilungskräfte des Körpers anregen sollen. Die Wirksamkeit der Homöopathie ist allerdings gerade im Zusammenhang mit Neurodermitis besonders umstritten.
- Akupunktur: Diese Methode der Traditionellen Chinesischen Medizin soll dabei helfen, das Gleichgewicht des Körpers wiederherzustellen und Stress abzubauen, der oft ein Auslöser für Neurodermitis-Schübe ist. Einige Betroffene berichten von einer Verbesserung ihrer Symptome nach regelmäßiger Akupunkturbehandlung.
- Aromatherapie: Ätherische Öle, wie zum Beispiel Lavendel, Teebaumöl oder Kamille, können beruhigend und entzündungshemmend wirken. Sie werden oft in Form von Badezusätzen oder Hautölen angewendet, um die Haut zu pflegen und den Juckreiz zu lindern. Allerdings sollte man bei der Anwendung von ätherischen Ölen vorsichtig sein, da manche Öle Hautreizungen verursachen können und je nach Hautzustand die Anwendung eines Öls auch kontraproduktiv sein kann.
- Ernährungsumstellung: Einige Betroffene berichten von einer Verbesserung, wenn sie bestimmte Nahrungsmittel meiden, wie z.B. Milchprodukte, Gluten, Zucker oder verarbeitete Lebensmittel. Eine entzündungshemmende Ernährung, die reich an Omega-3-Fettsäuren (z.B. aus Fisch oder Leinsamen) und Antioxidantien (z.B. aus Obst und Gemüse) ist, könnte ebenfalls hilfreich sein.
- Stressmanagement-Techniken: Da Stress ein häufiger Auslöser für Neurodermitis-Schübe ist, können Techniken wie Yoga, Meditation oder Atemübungen helfen, die Symptome zu lindern. Diese Methoden können den allgemeinen Stresspegel senken und somit indirekt auch Hautprobleme verbessern.
- Bäder mit basischen Zusätzen: Basenbäder bei Neurodermitis, können helfen, das Säure-Basen-Gleichgewicht der Haut zu normalisieren und Juckreiz zu lindern. Sie wirken beruhigend auf gereizte Haut und können die Selbstfettung der Haut verbessern. Selbst bei Neurodermitis ist gegen ein regelmäßiges Basenbad nichts einzuwenden, da es die Haut nicht austrocknet. Das Bad sollte aber nicht zu heiß sein und die Haut im Abschluss – zum Beispiel mit der SIRIDERMA Körperlotion oder der Baby- und Kindercreme – eingecremt werden.
Eine Klimatherapie kann bei Neurodermitis für manche Patienten hilfreich sein. Sie wird oft in speziellen Klimakuren oder bei Aufenthalten in Gebieten mit bestimmten klimatischen Bedingungen durchgeführt. Es gibt verschiedene Klimabedingungen, die bei Neurodermitis als förderlich angesehen werden:
1. Meeresklima: Das milde, feuchte Meeresklima mit salzhaltiger Luft kann entzündungshemmend wirken und die Hautbarriere stärken. Der Aufenthalt an der Küste oder in einem Meeresklima kann bei manchen Betroffenen die Symptome lindern. Kurorte an der Nord- oder Ostsee werden häufig für Neurodermitis-Patienten empfohlen.
2. Bergklima: Das kühlere, klare Bergklima kann ebenfalls hilfreich sein. Frische, saubere Luft und eine geringere Luftfeuchtigkeit können dazu beitragen, Hautirritationen zu verringern und den Heilungsprozess zu fördern.
3. Luftreinigung durch geringe Umweltbelastung: In Regionen mit geringer Umweltverschmutzung, wie z.B. in ländlichen Gebieten oder speziellen Kurorten, können die Symptome von Neurodermitis ebenfalls gebessert werden.
Einschränkungen und Risiken:
- Nicht für jeden geeignet: Während manche Patienten von einem solchen Aufenthalt profitieren, können andere keine Verbesserung erfahren oder sogar Verschlechterungen erleben, besonders wenn das Klima extrem trocken oder sehr heiß ist.
- Kosten und Praktikabilität: Klimakuren sind oft mit hohen Kosten verbunden und nicht immer leicht zugänglich. Zudem erleben nicht alle Patienten eine länger anhaltende Linderung.
Bei der Behandlung von Neurodermitis sind Cremes und Salben wichtig, die speziell auf die Bedürfnisse empfindlicher Haut abgestimmt sind. Hier sind die wichtigsten Arten von Cremes, die helfen können:
Feuchtigkeitscremes (Emollientien): Eine gute Neurodermitis Creme ist die Grundlage jeder Neurodermitis-Behandlung, da sie die Hautbarriere stärkt und Feuchtigkeit spendet. Sie hilft, das Austrocknen der Haut zu verhindern und sorgt dafür, dass die Haut geschmeidig bleibt. Eine regelmäßige Anwendung solcher Cremes kann das Risiko von Schüben verringern. Die Auswahl der Creme hängt vom Hautzustand ab.
1. Basispflege trockener Haut in der schubfreien Phase:
2. Intensivpflege für akut betroffene Hautstellen:- Für sehr trockene, schuppige Haut: SIRIDERMA LIPID Intensivcreme, SIRIDERMA AKUT Intensivmaske
- Für gerötete, gereizte, juckende Haut: SIRIDERMA HYDRO Intensivcreme, SIRIDERMA AKUT Intensivmaske, SIRIDERMA Anti-Juckreiz GEL
Kortisonhaltige Cremes (Topische Steroide): Im akuten Schub wird ergänzend zu Emollientien mit Kortisonhaltigen Cremes eine gezielte Behandlung der Entzündungen und des starken Juckreizes durchgeführt. Aufgrund der potenziellen Nebenwirkungen sollten diese Cremes jedoch nur nach ärztlicher Anweisung verwendet werden.
Nicht-kortisonhaltige entzündungshemmende Cremes: Es gibt auch Alternativen zu Kortisoncremes, die entzündungshemmend wirken, ohne Kortison zu enthalten. Diese Produkte werden in der Regel in empfindlichen Körperregionen wie im Gesicht oder im Intimbereich statt der kortisonhaltigen Cremes angewendet.
Kortisoncremes sind ein häufig eingesetztes Mittel zur Behandlung von Neurodermitis, insbesondere bei akuten Schüben, da sie schnell Entzündungen lindern und den Juckreiz reduzieren. Erfolgt die Anwendung unter ärztlicher Aufsicht, zeigen moderne Kortison-Präparate nur noch sehr selten schwerwiegende Nebenwirkungen. Der Einsatz sollte jedoch nicht leichtfertig über einen längeren Zeitraum oder in zu hoher Dosis oder außerhalb einer ärztlichen Aufsicht erfolgen. Möglich sind sonst problematische Nebenwirkungen wie:
- Hautverdünnung: Bei längerem Gebrauch kann die Haut dünner werden, was sie anfälliger für Verletzungen und Infektionen macht. Besonders bei der Anwendung auf empfindlicher Haut, wie im Gesicht, kann diese Nebenwirkung stärker ausgeprägt sein.
- Dehnungsstreifen: Eine langanhaltende Verwendung kann das Bindegewebe schwächen und zu Dehnungsstreifen führen.
- Verzögerte Wundheilung: Kortison kann die Hautregeneration beeinträchtigen, was die Heilung von kleineren Verletzungen oder Hautirritationen verlangsamen kann.
- Abhängigkeitseffekte: In seltenen Fällen kann es bei häufiger Anwendung von Kortisoncremes zu einer sogenannten "Steroidabhängigkeit" kommen, bei der die Haut ohne das Medikament schlechter auf Schübe reagiert oder die Symptome nach Absetzen des Medikaments schlimmer werden.
Neurodermitis (atopische Dermatitis) ist derzeit nicht heilbar, aber die Symptome lassen sich gut behandeln und kontrollieren. Die Erkrankung verläuft in Schüben und kann je nach Lebensphase unterschiedlich stark ausgeprägt sein. Besonders im Kindesalter bessern sich die Symptome oft mit der Zeit, während bei manchen Betroffenen die Beschwerden auch im Erwachsenenalter bestehen bleiben.
Die Behandlung zielt darauf ab, die Hautbarriere zu stärken, Juckreiz zu lindern und Entzündungen zu reduzieren. Standard ist eine Basispflege mit rückfettenden Pflegeprodukte, die in akuten Schüben häufig durch kortisonhaltige Cremes oder immunmodulierende Salben ergänzt werden. In schweren Fällen können auch systemische Therapien, wie Biologika oder Immunsuppressiva, notwendig sein.
Wesentlicher Baustein jeder Behandlung ist die konsequente, immer an das Hautbild angepasste Hautpflege und das Vermeiden von Triggerfaktoren wie Stress, irritativen Faktoren wie kratzender Kleidung oder von schädlichen Umwelteinflüssen. Auch wenn die Erkrankung nicht vollständig heilbar ist, können viele Betroffene mit einer individuellen Therapie eine gute Lebensqualität erreichen.